Über COPD
Bei der chronisch obstruktiven Lungenkrankheit (kurz COPD) kommt es zur dauerhaften Verengung und Entzündung der Atemwege, was in weiterer Folge Atembeschwerden und Atemnot verursacht. In Österreich sind ca. 400.000 Menschen betroffen, aber bei nur 20% von ihnen ist COPD auch diagnostiziert.
Was ist COPD?
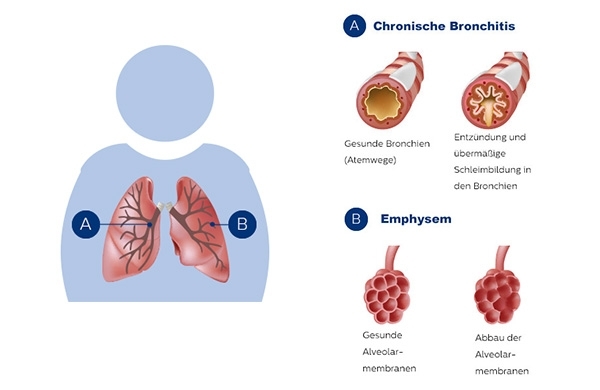
COPD ist eine chronische Erkrankung der Atemwege, die in Form einer chronisch obstruktiven Bronchitis mit oder ohne Lungenemphysem auftritt. Bei einer chronischen Bronchitis sind die Bronchien dauerhaft entzündet und es kommt zu einer vermehrten Schleimbildung und Husten. Durch die dauerhafte Verengung kann die Luft nicht vollständig aus der Lunge ausgeatmet werden, was zu Atembeschwerden führt.
Bei einem Lungenemphysem kommt es zu einer Entzündung und Überblähung der Alveolen (Lungenbläschen). Die Luft kann nicht mehr richtig ausgeatmet werden und sammelt sich in den geschädigten Lungenbläschen. Durch die zusätzliche Anstrengung beim Atmen entsteht ein Gefühl von Atemnot. COPD kann sich immer wieder plötzlich akut verschlechtern – dann spricht man von einer COPD-Exazerbation.
Ursachen
 Aktiv oder Passiv-Rauchen
Aktiv oder Passiv-Rauchendie häufigste Ursache
 Schadstoffe in der Luft
Schadstoffe in der Luftwie Luftverschmutzung oder Staub
 Genetisch bedingt
Genetisch bedingtin seltenen Fällen
- 3 häufigste
Todesursache weltweit
- 25 %
der über 40 Jährigen in Österreich betroffen
- 80 %
der Betroffenen nicht diagnostiziert
- 90 %
der COPD Patienten sind Raucher

Symptome
Die drei Hauptsymptome sind Atemnot, Husten und Auswurf (AHA-Symptome). Atemnot tritt anfänglich nur bei körperlicher Belastung auf – bei Fortschreiten der Krankheit dann auch im Ruhezustand. Weitere mögliche Symptome sind Geräusche beim Ausatmen und ein Engegefühl in der Brust.
Oft nehmen Betroffene die Symptome anfänglich nicht ernst, die Entzündung der Atemwege schreitet aber stetig fort. Daher ist die frühzeitige Diagnose und Therapie besonders wichtig, um das Fortschreiten von COPD zu verlangsamen und die Lebensqualität zu erhalten.
Stadien
COPD wird in 4 Stadien eingeteilt. Je höher das Stadium, desto stärker ist die Lungenfunktion eingeschränkt und desto häufiger treten Symptome und Exazerbationen auf.
 Stadium I - milde COPD
Stadium I - milde COPDLeichte Symptome, die meist nicht wahrgenommen werden. Deshalb wird Stadium I oft nicht diagnostiziert. Die Lungenfunktion weicht max. 20% vom Sollwert ab.
 Stadium II - mittelschwere COPD
Stadium II - mittelschwere COPDSymptome sind stärker ausgeprägt, können aber auch komplett fehlen. Die Lungenfunktion beträgt 50 - 79% des Sollwerts. Bei Belastung kann Atemnot auftreten.
 Stadium III - schwere COPD
Stadium III - schwere COPDDie Lungenfunktion liegt unter 50% des Sollwertes. Die Symptome sind verstärkt spürbar und Betroffene kommen schon bei geringer Anstrengung in Atemnot.
 Stadium IV – sehr schwere COPD
Stadium IV – sehr schwere COPDDie Lungenfunktion weicht um mehr als 70% vom Sollwert ab. Es kommt zu einer chronischen Unterversorgung mit Sauerstoff und schwerer Atemnot.
Diagnose
Eine frühzeitige Diagnose von COPD ist besonders wichtig, um das Fortschreiten der Krankheit zu verlangsamen. Bei andauerndem Husten mit Auswurf sollte ein Lungenfacharzt aufgesucht werden.
Nach einem ausführlichen Gespräch wird die Lungenfunktion völlig schmerzlos mittels Spirometrie gemessen. Gegebenenfalls werden weitere Tests durchgeführt, um das Ausmaß der COPD einzuschätzen, andere Lungenkrankheiten auszuschließen oder mögliche Begleiterkrankungen festzustellen. Wurden alle Untersuchungen durchgeführt, wird ein geeigneter Therapieplan erstellt.


Therapie
COPD ist zwar nicht heilbar, aber gut behandelbar. Wichtig ist, regelmäßig den Arzt aufzusuchen und sich an den Behandlungsplan zu halten. Je nach Schweregrad der COPD werden eine Langzeit-Sauerstofftherapie (LTOT) begonnen oder verschiedene Medikamente verordnet.
Bei der LTOT wird ein Sauerstoffkonzentrator verordnet, der mindestens 16 Stunden getragen werden sollte. Der Konzentrator hilft dabei, Kurzatmigkeit zu reduzieren, sodass Patienten länger und besser Sport treiben können, entspannter schlafen und sich insgesamt wohler fühlen. Die Lebensqualität und –erwartung wird gesteigert und Folgeerkrankungen wie Lungenhochdruck gemildert.
Wie Sie die Therapie unterstützen können
Mit einer regelmäßigen Behandlung und einem gesunden Lebensstil können Sie die Symptome von COPD in den Griff bekommen, das Fortschreiten verzögern und ein aktives Leben genießen.
 Mit dem Rauchen aufhören und Passivrauchen meiden
Mit dem Rauchen aufhören und Passivrauchen meidenDurch den Rauchstopp stabilisiert sich die Lungenfunktion. Husten und Auswurf bessern sich.
 Körperlich betätigen und Atemtraining praktizieren
Körperlich betätigen und Atemtraining praktizierenAtemnot kann bekämpft und Ausdauer und Leistungsfähigkeit gesteigert werden. Eine Physiotherapie könnte dabei helfen.
 Effektives Abhusten lernen & Atemtechniken anwenden
Effektives Abhusten lernen & Atemtechniken anwendenEine optimale Atmung beugt Infektionen der Atemwege vor, nimmt das Angstgefühl bei Atemnot und steigert die Leistungsfähigkeit.
 Auf ausgewogene Ernährung und ein gesundes Gewicht achten
Auf ausgewogene Ernährung und ein gesundes Gewicht achtenEine ausgewogene Ernährung verbessert die Atmung. Die Belastbarkeit wird gesteigert und die Atemnot reduziert.
 Medikamente einnehmen und Exazerbation vermeiden
Medikamente einnehmen und Exazerbation vermeidenNehmen Sie Ihre Medikamente ein. Vermeiden Sie Faktoren, die Schübe auslösen und halten Sie einen Maßnahmenplan parat.
 Regelmäßig den Arzt aufsuchen, um die Therapie zu besprechen
Regelmäßig den Arzt aufsuchen, um die Therapie zu besprechenAuch wenn Sie sich gut fühlen, suchen Sie Ihren Arzt auf, insbesondere bei Fragen bezüglich Ihres Gesundheitszustands.
Häufige Fragen
Unbedingt!
Es ist ein weit verbreiteter Mythos, dass es sich nicht mehr lohnt mit dem Rauchen aufzuhören, wenn man bereits COPD hat. Fakt ist: Der Rauchverzicht gehört zu den wichtigsten Maßnahmen. Wer das Rauchen aufgibt, verlangsamt das Fortschreiten von COPD.
Für COPD Patienten kann es sich so anfühlen, als ob sportliche Betätigung unmöglich wäre und sie haben Angst, dadurch außer Atem zu geraten. Tatsächlich kann regelmäßige Bewegung aber bei der Bewältigung von Symptomen helfen.
Bewegung kräftigt Muskeln, Herz und Blutgefäße, was dazu führt, dass weniger Sauerstoff erforderlich ist, um Ihre täglichen Aufgaben zu erledigen, und die Belastung der Lunge gesenkt wird. Mit Sport können Sie außerdem Ihre Atmung mit Ihren Bewegungen koordinieren. Dies hilft gegen Kurzatmigkeit und senkt Ihren Energieaufwand. Letzten Endes können Sie so ein aktiveres Leben führen. Am besten besprechen Sie Ihr Übungsprogramm vorab mit Ihrem Arzt.
Gängige Atemübungen sind die "Lippenbremse" oder die "Bauchatmung". Bei der „Lippenbremse“ halten Sie die Lippen bei der Ausatmung fast geschlossen, ähnlich wie beim Auspusten einer Kerze. Dadurch ist ein höherer Druck beim Ausatmen erforderlich, die Atemwege bleiben ein wenig länger offen und mehr Luft gelangt in Ihre Lungen. Die Lippenbremse können Sie bei allen Aktivitäten einsetzen, bei denen Sie sich kurzatmig fühlen. Bei der "Bauchatmung" atmen Sie mit dem Zwerchfell. Das hilft Ihnen dabei Atmung und Bewegung abzustimmen und ein Gefühl der Atemnot zu verringern.
Zusätzlich gibt es auch Atemmuskeltrainer, mit denen Sie die Ein- und Ausatemmuskeln trainieren können. Diese helfen dabei:
- die Atemmuskulatur dauerhaft zu stärken
- die Funktion der gesamten Atemwege zu verbessern
- effektive Atemmuster und besseren Gasaustausch zu fördern
- die Sekretmobilisation zu verbessern
Ihr Physiotherapeut kann Ihnen weitere hilfreiche Übungen zeigen. Sprechen Sie vor Trainingsbeginn aber unbedingt mit Ihrem Facharzt.
Bei einer Lungenrehabilitation wird ein Programm aus sportlicher Betätigung, Übungen und Betreuung zusammengestellt. In einem derartigen Programm lernen Sie in der Regel, welche Atem- und Entspannungstechniken es gibt und wie Sie diese anwenden können, wie und wann Sie Ihre Medikamente einnehmen sollen, wie Sie mit einer zusätzlichen Sauerstoffversorgung umgehen und was zu einer gesunden Ernährung dazu gehört. Sie erhalten Reise- und Gesundheitstipps und erfahren wie Sie Schübe erkennen und vermeiden.
Die Lungenrehabilitation bietet Ihnen außerdem die Gelegenheit, andere COPD-Patienten zu treffen, Erfahrungen auszutauschen, sich gegenseitig aufzubauen und daraus mehr Motivation zu schöpfen. Sie kann dabei helfen ein aktiveres Leben mit COPD zu führen und Ihre Kondition und Mobilität zu steigern.